Миома матки: какие симптомы и как лечить
Какие виды миомы бывают
- фиброма;
- фибромиома;
- лейомиома;
- миофиброма.
Конкретный вид опухоли зависит от превалирующих в ее составе клеток, что в основном имеет значение для врача, чтобы назначить корректное лечение.
Миома может вызвать обильное или продолжительное менструальное кровотечение, приводя к проблемам с беременностью и железодефицитной анемии.
У опухоли весьма интересная, хотя и недостаточно изученная биология. Всего за 6 месяцев миома может увеличиться на 38% и более, но, как ни парадоксально, у ее клеток низкий митотический индекс, другими словами, они медленно делятся. Совершенно неясно, почему новообразование может так быстро расти. Хотя растет миома далеко не у всех женщин — и это еще один вопрос, с которым ученым предстоит разобраться.
Кто болеет?
Миома матки встречается у более чем 70% женщин. Во многих случаях она протекает бессимптомно: характерная клиника фиксируется у 25-50% женщин. Согласно европейскому исследованию, распространенность симптоматической миомы колеблется от 11% во Франции до 24% в Италии. Иногда требуется несколько лет, прежде чем женщине поставят правильный диагноз, поскольку симптомы очень похожи на другие болезни.
У темнокожих женщин по неизвестным причинам заболеваемость и распространенность миомы в 2-3 раза выше, чем у светлокожих. Заболеваемость отражает только свежевыявленные случаи болезни за отчетный период (обычно год). Распространенность показывает общее число случаев за отчетный период — как ранее выявленных, так и свежих, в пересчете на 100 тысяч населения.

Данные американского исследования показали, что у темнокожих женщин миома развивалась примерно на 10 лет раньше, чем у светлокожих. Ее частота у темнокожих резко возрастает к 25 годам, а у светлокожих — к 35 годам, достигая пика к 50 годам, когда болезнь обнаруживают у 80% темнокожих и 70% светлокожих женщин. К тому же выраженность симптомов у темнокожих обычно более значительная.
Почему возникает опухоль
Типичная миома состоит из четырех компонентов:
- гладкомышечные клетки
- гладкомышечные клетки сосудов
- фибробласты
- ассоциированные с миомой фибробласты.
Все они происходят из одной и той же стволовой (начальной) клетки. Считается, что ряд внешних и внутренних факторов запускает в организме каскад реакций, после которого развивается клинически значимая миома.
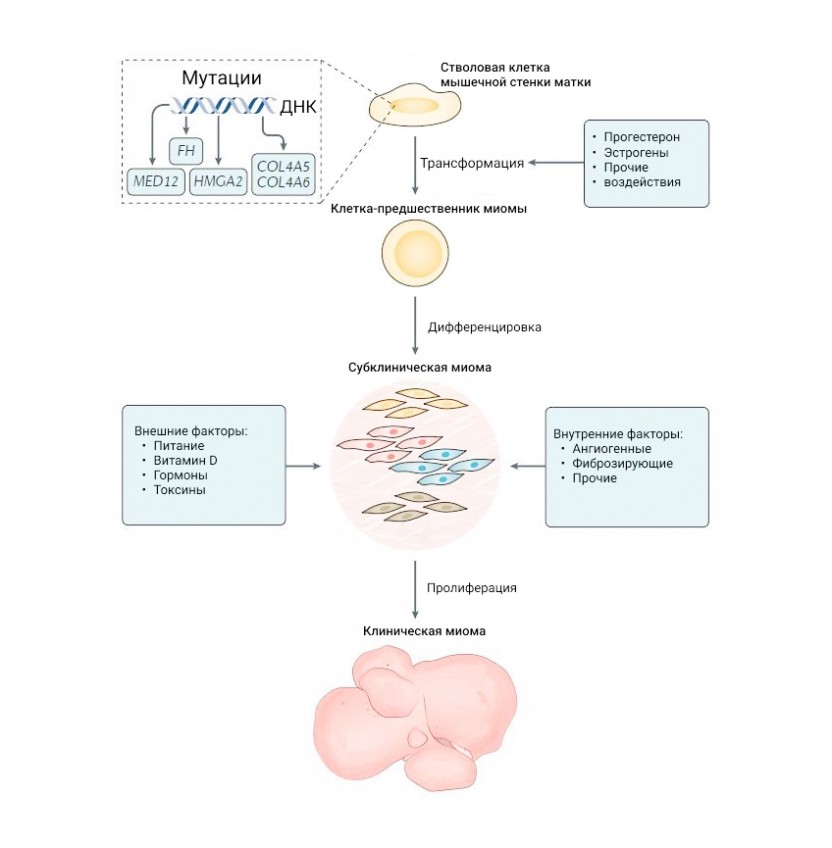 Основные факторы риска появления миомы
Основные факторы риска появления миомы
- генетика;
- возраст;
- расовую принадлежность.
В научной литературе данная опухоль не описана у девочек предпубертатного возраста (до 13-14 лет), но может появляться у подростков.
Мутации клеточной ДНК обнаруживаются у 50-84% пациенток. Есть данные о связи эстрогенов и прогестерона с ростом миомы, поскольку опухоль содержит больше рецепторов к указанным гормонам, чем нормальные клетки матки. Поэтому в ряде случаев миома может уменьшаться после менопаузы из-за снижения выработки гормонов.
К сожалению, тактика «дождаться менопаузы» применима далеко не ко всем пациенткам и не ко всем опухолям. Но если возраст женщины подходит к данной границе, а ее новообразование имеет склонный к регрессу тип, возможно, есть смысл немного подождать. Однако решение в данном случае принимает только врач, поскольку он может оценить все преимущества и риски выбранной тактики лечения.
Определенную роль в формировании миомы играет внеклеточный матрикс — пространство между клетками, заполненное коллагеном, эластином, гиалуроновой кислотой и некоторыми другими компонентами. В тканях миомы это пространство увеличивается в объеме и меняет свои свойства, способствуя появлению доброкачественного новообразования.
К другим факторам риска относятся: раннее наступление первой менструации (менархе) в возрасте до 10 лет, а также прием матерью во время беременности противоопухолевого препарата диэтилстильбэстрол, который негативно воздействует на ребенка.
Вторичные факторы риска
С риском миомы связаны и некоторые пищевые привычки. Например, чрезмерная любовь к красному мясу повышает вероятность опухоли на 70%, тогда как умеренное потребление зеленых овощей и фруктов снижает этот риск.
У женщин, которые съедали более 4 порций молочных продуктов в день, риск миомы снизился на 33% по сравнению с женщинами, которые употребляли менее 1 порции в день. Это открытие особенно интересно в разрезе частой непереносимости лактозы у темнокожих женщин.
Потребление сои не связано с риском развития миомы, тогда как любовь к алкоголю, особенно к пиву, увеличивает его. Дефицит витамина D, который чаще встречается у женщин африканского происхождения, повышает риск миомы, а также объясняет некоторые различия в распространенности миомы между темнокожими и светлокожими женщинами.
Другие факторы, потенциально связанные с миомой, включают инфекции (заболевания), передающиеся половым путем — ИППП (ЗППП). Большое проспективное исследование также подтвердило повышенный риск миомы у женщин с бактериальным вагинозом. Аналогичной связи с хламидиозом и вирусом папилломы человека не обнаружено.
Как проявляется миома
Международная федерация гинекологии и акушерства (International Federation of Gynecology and Obstetrics, FIGO) разработала классификацию, которая учитывает локализацию миомы в толще стенок матки.
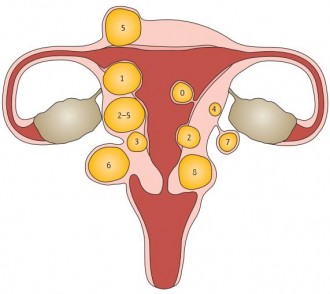 Субмукозные миомы (под слизистой оболочкой матки)
Субмукозные миомы (под слизистой оболочкой матки)
Тип 0: внутриполостная на ножке
Тип 1: занимает менее 50% полости матки
Тип 2: занимает более 50% полости матки
Интрамуральные миомы (в толще мышечной стенки матки)
Тип 3: касается эндометрия
Тип 4: интрамуральная
Субсерозные миомы (под наружной оболочкой матки)
Тип 5: интрамуральное расположение менее чем 50%
Тип 6: интрамуральное расположение более чем 50%
Тип 7: на ножке или на широком основании
Другие миомы
Тип 8: другие варианты новообразования (например, «паразитарная» опухоль, которая прирастает к кишечнику, и др.)
Смешанные лейомиомы
Субмукозная и субсерозная: менее половины узла находится в полости матки и брюшной полости
Гинекологические симптомы миомы
- обильное менструальное кровотечение;
- длительная (дольше обычного) менструация;
- давление в области таза и боли;
- кровотечения между менструациями.
Урологические симптомы миомы
- учащенное мочеиспускание;
- недержание мочи;
- трудности с опорожнением мочевого пузыря;
- обструкция (перекрытие) мочеточника — это редкий симптом, который может потребовать неотложного; хирургического лечения.
Желудочно-кишечные симптомы
- запоры;
- тенезмы (повторяющаяся потребность сходить «по большому»).
Иногда женщины жалуются также на боли в ногах и спине.
Расположение миомы напрямую влияет на выраженность симптомов и скорость их появления. Например, подслизистая миома довольно быстро вызывает патологические менструальные кровотечения и проблемы с беременностью.
Субсерозная миома растет медленно — требуется несколько лет, прежде чем она вызовет боли в животе или в малом тазу.
Диагностика миомы матки осложняется не только медленным появлением симптомов, но и схожестью их с другими гинекологическими состояниями. Многие женщины не связывают свои проблемы с миомой, поэтому обращаются к врачу далеко не сразу. А некоторые миомы вообще протекают бессимптомно и обнаруживаются лишь при случайном обследовании по другим причинам.
Влияние миомы на беременность
Сама по себе беременность может положительно сказаться на миоме, уменьшив ее размеры и тяжесть клинической картины. Например, у женщин с беременностью более 20 недель вероятность миомы снижается. У 36% забеременевших женщин миома больше не выявлялась с помощью УЗИ, а у 80% родивших она уменьшилась в размере.
Но при значительном объеме или «неудачном» типе/локализации опухоли целебной силы беременности может не хватить — более того, могут начаться совсем другие проблемы:
- Преждевременные роды — у 16,7% женщин с миомой против 6,3% у здоровых женщин;
- Преждевременный разрыв плодных оболочек — 14,3% против 2,1%;
- Риск отслойки плаценты — 7,5% против 0,9%;
- Риск пороков развития плода — 6,2% против 3,3%;
- Вероятность кесарева сечения — 70-76% против 32,8%;
- Вероятность послеродового кровотечения — 33% против 6%;
- Неправильное предлежание плода — 19% против 4,4%.
Миома повышает риск невынашивания плода и выкидыша. Поэтому лучший вариант — лечение опухоли до наступления беременности.
Лечение миомы матки
Планировать, назначать и контролировать терапию миомы может только врач. Для этого сегодня доступны различные медицинские препараты, включая нестероидные противовоспалительные (НПВС), антифибринолитики и противозачаточные средства.
НПВС уменьшают связанные с миомой болезненные менструации и обильные менструальные кровотечения, но делают это в меньшей степени, чем гормональные препараты.
При отсутствии видимых результатов консервативного лечения и нарастающих симптомах может потребоваться малоинвазивная операция — гистероскопическая миомэктомия — удаление миомы через компактные надрезы кожи с видеоконтролем. Некоторые гайдлайны рекомендуют выполнять данную операцию и у бессимптомных женщин, которые в будущем хотят иметь детей.
В любом случае, окончательное решение по миоме принимает лечащий врач, учитывая картину заболевания, общее состояние здоровья женщины и ее сопутствующие болезни.
Профилактика миомы
Профилактика миомы матки затруднительна, поскольку главные ее причины не могут быть скорректированы. Вы никак не исправите свой пол, возраст, этническую принадлежность и семейный анамнез — а это и есть основные факторы развития опухоли.
Можно попробовать скорректировать режим питания, включив в него те или иные продукты.
Нутриенты с некоторыми доказательствами эффективности для вторичной профилактики миомы:
- витамин A;
- витамин D;
- куркумин (куркума);
- ресвератрол (виноград, миндаль, черный шоколад, ягоды синих и фиолетовых оттенков);
- изоликвиритигенин (фасоль адзуки);
- эпигаллокатехин-3-галлат (зеленый чай);
- Euonymus alatus (кустарник бересклет крылатый).
Польза этих продуктов, витаминов и пищевых добавок в профилактике новообразований весьма условная, но как говорится, лучше, чем ничего.
Основной метод предупреждения миомы матки — регулярное узи-обследование у гинеколога 1 раз в год. Также необходимо вовремя лечить воспалительные заболевания интимной сферы и не заражаться инфекциями, передаваемыми половым путем. Как видите, ничего сложного.